Innere Medizin
RoMed Klinik Wasserburg am Inn
Gabersee 1
83512 Wasserburg am Inn
+49 8071 77 64 01
Endoskopie
+49 8071 77 84 00
Privatsprechstunde
Dr. med. Uwe Biller
Terminvereinbarung über
+49 8071 77 64 01
Herz-Schrittmacherambulanz
(Privatambulanz)
Nachsorge und Überwachung von
Schrittmachern und implantierbaren
Defibrillatoren.
Sprechzeiten nach Vereinbarung über
+49 8071 77 64 01
Kardiologie
Die Kardiologie ist ein medizinisches Fachgebiet, das sich mit der Diagnose, Behandlung und Prävention von Herzerkrankungen befasst. Das Herz ist eines der vitalsten Organe in unserem Körper und spielt eine zentrale Rolle bei der Aufrechterhaltung der Gesundheit und des Wohlbefindens. Die Kardiologie umfasst eine breite Palette von Erkrankungen, angefangen von koronaren Herzkrankheiten und Herzinfarkten bis hin zu Herzklappenfehlern oder der Herzinsuffizienz.
Koronare Herzkrankheit (KHK)
Die KHK entsteht durch Verengungen oder Blockierungen der Herzkranzgefäße, die den Herzmuskel mit Sauerstoff und Nährstoffen versorgen. Dies führt zu einer reduzierten Blutversorgung des Herzens und kann Angina pectoris (Brustschmerzen) oder Herzinfarkt verursachen.
Herzinfarkt
Ein Herzinfarkt tritt auf, wenn ein Teil des Herzmuskels aufgrund einer Unterbrechung des Blutflusses durch eine Herzkranzarterie abstirbt. Typische Symptome sind anhaltender Brustschmerz, Atemnot, Übelkeit und Schwindel. Ein Herzinfarkt erfordert eine sofortige medizinische Notfallversorgung.
Herzinsuffizienz
Herzinsuffizienz bezieht sich auf eine Abnahme der Pumpfunktion des Herzens, bei der das Herz nicht in der Lage ist, ausreichend Blut durch den Körper zu pumpen. Dies führt zu Symptomen wie Atemnot, Müdigkeit und eingeschränkter körperlicher Leistungsfähigkeit.
Arrhythmien
Arrhythmien sind abnormale Herzrhythmen, bei denen das Herz zu schnell, zu langsam oder unregelmäßig schlägt. Beispiele für Arrhythmien sind Vorhofflimmern, Vorhofflattern und ventrikuläre Arrhythmien. Schwere Arrhythmien können zu Schlaganfall oder plötzlichem Herztod führen.
Herzklappenerkrankungen
Herzklappenerkrankungen beziehen sich auf Anomalien oder Funktionsstörungen der Herzklappen, die den Blutfluss innerhalb des Herzens regulieren. Zu den häufigen Herzklappenerkrankungen gehören Undichtigkeiten (Insuffizienzen) an der Mitral- und Aortenklappe oder Engstellen (Stenose). Symptome können Müdigkeit, Atemnot und oder eine verminderte Leistungsfähigkeit sein.
Hypertensive Herzkrankheit
Langfristig hoher Blutdruck kann das Herzgewebe schädigen und zu einer hypertensiven Herzkrankheit führen. Dies umfasst Verdickung des Herzmuskels, Vergrößerung der Herzkammern und erhöhtes Risiko für Herzinsuffizienz und Herzrhythmusstörungen.
Elektrokardiogramm (EKG)
Mit Hilfe des EKGs kann die elektrische Aktivität des Herzens aufgezeichnet werden. Daraus können Rückschlüsse auf Herzrhythmusstörungen, Veränderungen am Herzmuskel oder auch an den Herzkranzgefäßen gezogen werden. Ein EKG ist eines der wichtigsten Instrumente zur Diagnose eines Herzinfarkts und die Basis einer jeden kardiologischen Diagnostik.
Belastungs-EKG
Manche Herzrhythmusstörungen oder indirekte Zeichen für Engstellen an den Herzkranzgefäßen lassen sich nur unter Belastung darstellen. Dazu dient die Aufzeichnung eines EKG während einer körperlichen Belastung auf dem Fahrradergometer.
Langzeit-EKG
Herzrhythmusstörungen treten häufig spontan auf und sind nur von kurzer Dauer. Um sie dennoch zuverlässig aufzeichnen zu können erfolgt die Aufzeichnung eines EKG über 24 oder 48h.
24-Std.-Blutdruckmessung
Viele Faktoren beeinflussen den aktuellen Blutdruck. Zur optimalen Blutdruckeinstellung ist es notwendig den Blutdruck im Tagesverlauf zu beurteilen. Dazu wird in regelmäßigen Abständen automatisch der Blutdruck gemessen und aufgezeichnet. So kann ihr Arzt oder ihre Ärztin zuverlässige Entscheidung über die optimale Blutdruckeinstellung treffen.
Transösophageale Echokardiographie (Schluckechokardiographie)
Bestimmte Fragestellungen lassen sich mit einer transthorakalen Echokardiographie nicht beantworten. So kann es notwendig sein einen speziellen Ultraschallkopf in die Speiseröhre einzuführen und so das Herz darzustellen. Insbesondere bei stattgehabten Schlaganfällen oder zur Diagnostik einer Endokarditis (Herzklappenentzündung) ist die transösophageale Echokardiographie unabdinglich. In der Regel wird diese Untersuchung in einer Kurznarkose durchgeführt.
Transthorakale Echokardiographie
Bei der transthorakalen Echokardiographie handelt es sich um ein Ultraschallverfahren, bei dem das Herz mit Hilfe eines Ultraschallkopfes in verschiedenen Ebenen bildlich dargestellt wird. So lassen sich Aussagen über die Pumpfunktion des Herzens, die Größenverhältnisse der Herzkammern oder auch die Funktion der Herzklappen treffen.
Stress-Echokardiographie
Ähnlich zum Belastungs-EKG zeigen sich auch Veränderungen in der Pumpfunktion des Herzens zum Teil nur unter Belastung. Bei der Stress-Echokardiographie wird der Patient auf einem Fahrradergometer belastet und die Pumpfunktion des Herzens mittels Echokardiographie dargestellt.
Veränderungen und Engstellen an den Herzkranzgefäßen können zum Beispiel durch Diabetes, Bluthochdruck, Rauchen oder Übergewicht hervorgerufen werden. Im schlimmsten Fall kann dies zu einem Herzinfarkt führen.
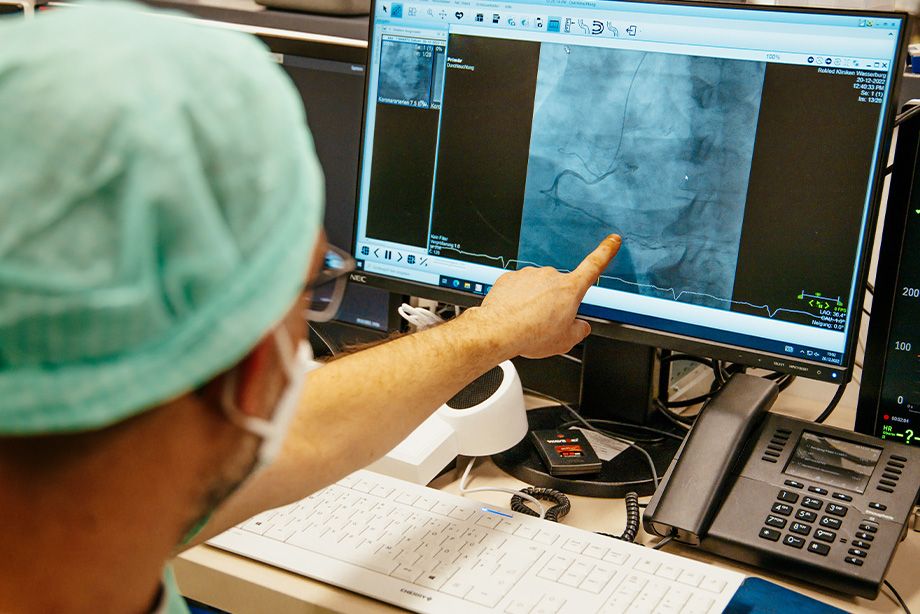
Linksherzkatheter
Der Goldstandard zur Beurteilung von Engstellen an den Herzkranzgefäßen ist der Linksherzkatheter. Dazu wird über eine Arterie am Arm oder in der Leiste ein Katheter bis ans Herz vorgeschoben und mit Hilfe von Kontrastmittel und Röntgenstrahlen das Herzkranzgefäß dargestellt. Weiterhin kann die Pumpfunktion des Herzens und Veränderungen an den Herzklappen beurteilt werden.
Sollten Engstellen am Herzen festgestellt werden können sich weitere diagnostische und therapeutische Verfahren anschließen.
Ballondilatation: Bei der Ballondilatation wird ein spezieller Ballon durch die Engstelle geschoben und mit hohem Druck aufgepumpt, sodass die Engstelle aufgeweitet wird und der Blutfluss durch das Gefäß wiederhergestellt wird.
Stentimplantation: Um einen erneuten Verschluss des Herzkrankzgefäßes nach der Ballondilatation zu verhindern werden häufig ein oder mehrere Stents eingesetzt, dies sind zylinderförmige flexible Gitter, welche in die Wand des Blutgefäßes eingesetzt werden. Heutzutage werden fast ausschließlich medikamentenbeschichtete (drug-eluting Stents) eingesetzt, welche ein niedrigeres Risiko für erneute Verengung bieten.
Druckdrahtmessung (FFR): Nicht alle Engstellen an den Herzkranzgefäßen müssen aufgedehnt und mit einem Stent versorgt werden. Zur genaueren Beurteilung ob eine Intervention notwendig ist kann eine Druckdrahtmessung durchgeführt werden. Hier wird ein Draht über die Engstelle geführt und der Druck hinter der Engstelle gemessen. Anschließend erfolgte eine erneute Messung nach medikamentöser Belastung des Herzens. Aus der Differenz der beiden Werte kann eine Aussage über die Notwendigkeit zur Intervention getroffen werden.
Intravaskulärer Ultraschall (IVUS): Weitere Aussagen zu Engstellen an den Herzkrankzgefäßen kann der intravaskuläre Ultraschall liefern. Dazu wird eine kleine Ultraschallsonde über den Katheter an die Engstelle geführt und das Gefäß von innen mittels Ultraschall bildlich dargestellt. Häufig wird der IVUS auch eingesetzt um die korrekte Lage eines Stents zu kontrollieren.
Rechtsherzkatheter
Die Rechtsherzkatheteruntersuchung dient der Darstellung von Druckverhältnissen im rechten Herzen. Über ein venöses Blutgefäß (häufig in der Leiste) wird ein Katheter in das rechte Herz und schließlich in die Lungenstrombahn eingeschwemmt. All dies geschieht unter Röntgenkontrolle. So kann an verschiedenen Stellen im rechten Herzen der Druck gemessen werden. Dies liefert wichtige Aussagen zur Beurteilung einer pulmonalen Hypertonie (Lungenhochdruck) oder auch zu Defekten an den Herzwänden (z.B. Vorhofseptumdefekt)
Ein weiterer wichtiger Bereich der Kardiologie ist die Behandlung von Herzrhythmusstörungen. Das Herz hat einen eigenen internen Schrittmacher, der den regelmäßigen Rhythmus der Herzschläge steuert. Wenn dieser Rhythmus gestört ist, können Herzrhythmusstörungen wie Vorhofflimmern, Vorhofflattern oder ventrikuläre Arrhythmien auftreten. Diese Störungen können zu unregelmäßigem Herzschlag, Herzklopfen, Schwindel und sogar zu lebensbedrohlichen Zuständen führen. Die Kardiologie bietet verschiedene Behandlungsmöglichkeiten für Herzrhythmusstörungen, darunter medikamentöse Therapien, implantierbare Geräte wie Herzschrittmacher und Defibrillatoren sowie Katheterablationen, bei denen abnormales Gewebe im Herzen gezielt zerstört wird.
Schrittmacherimplantation
Die Implantation eines Herzschrittmachers erfolgt bei Herzrhythmusstörungen welche nicht anderweitig kontrolliert werden können (z.B. Störungen der Reizüberleitung von den Vorhöfen auf die Kammern (AV-Block), Vorhofflimmern mit langsamen Herzfrequenzen oder Sick-Sinus-Syndrom). Dabei wird ein Blutgefäß am Brustmuskel operativ freigelegt und über dieses dünne Kabel (Sonden) in das Herz vorgeschoben. Darüber können elektrische Signale des Herzens aufgezeichnet werden. Falls keine ausreichende Aktivität aufgezeichnet wird kann das Gerät selbst elektrische Signale abgeben und so einen Herzschlag. Das eigentliche Aggregat wird unter die Haut implantiert und ist anschließend kaum noch zu spüren.
Implantation eines Cardioverten Defibrillators (ICD)
Bösartige Herzrhythmusstörungen treten selten auf, können aber dazu führen, dass das Herz aufhört zu schlagen. Bei Patienten, die besonders davon gefährdet sind kann ein kleines Gerät am Brustkorb implantiert werden, welches über in das Herz vorgeschobene Kabel die Herzaktion überwacht und bei Bedarf einen Stromstoß abgibt, welcher die Herzrhythmusstörungen unterbindet.
Schrittmacher- und ICD-Kontrollen
Die Funktion eines Herzschrittmachers und eines implantierbaren cardioverten Defibrillators muss regelmäßig überprüft werden. Gegebenenfalls müssen auch die am Gerät hinterlegten Einstellungen angepasst werden. Dies geschieht ganz schmerzfrei über ein spezielles Gerät durch das Auflegen eines speziellen Magneten auf den Schrittmacher.
Gastroenterologie
Die Gastroenterologie ist ein medizinisches Fachgebiet, das sich mit der Diagnose, Behandlung und Prävention von Erkrankungen des Verdauungssystems befasst. Es umfasst den gesamten Magen-Darm-Trakt, einschließlich der Speiseröhre, des Magens, des Dünndarms, des Dickdarms, des Mastdarms und des Anus. Darüber hinaus befasst sich die Gastroenterologie auch mit der Leber, der Gallenblase, den Gallenwegen und der Bauchspeicheldrüse.
Das Verdauungssystem spielt eine entscheidende Rolle für unsere allgemeine Gesundheit und unser Wohlbefinden. Es ist verantwortlich für die Aufnahme von Nährstoffen aus der Nahrung, die Verdauung und den Stoffwechsel von Lebensmitteln sowie die Beseitigung von Abfallprodukten. Wenn Probleme im Verdauungssystem auftreten, können sie zu einer Vielzahl von Symptomen und Erkrankungen führen, die die Lebensqualität der Betroffenen erheblich beeinträchtigen können.
Gastroösophageale Refluxkrankheit (GERD) und Refluxösophagitis
GERD tritt auf, wenn der Rückfluss von Magensäure in die Speiseröhre zu Sodbrennen, saurem Aufstoßen und Entzündungen führt. Langfristig kann dies zu Schäden an der Speiseröhre führen.
Magenschleimhautentzündungen und Magengeschwüre
Magengeschwüre sind schmerzhafte Geschwüre oder Wunden in der Schleimhaut des Magens. Sie werden oft durch eine Infektion mit dem Bakterium Helicobacter pylori oder durch langfristige Verwendung von nichtsteroidalen entzündungshemmenden Medikamenten (NSAIDs) verursacht.
Chronisch Entzündliche Darmerkrankungen (CED)
CED umfasst Erkrankungen wie Morbus Crohn und Colitis ulcerosa, bei denen es zu einer chronischen Entzündung des Darmes kommt. Zu den Symptomen gehören Bauchschmerzen, Durchfall, Blut im Stuhl und Gewichtsverlust.
Reizdarmsyndrom
Reizdarmsyndrom ist eine funktionelle Darmerkrankung, bei der Symptome wie Bauchschmerzen, Blähungen, Verstopfung und Durchfall auftreten. Obwohl die genaue Ursache unbekannt ist, wird angenommen, dass verschiedene Faktoren wie Stress, Ernährung und Darmflora eine Rolle spielen.
Lebererkrankungen
Lebererkrankungen wie Hepatitis, Leberzirrhose und Fettleber treten aufgrund von Infektionen, Alkoholmissbrauch, Fettleibigkeit und anderen Faktoren auf. Sie können zu Leberschäden, Gelbsucht, Müdigkeit und anderen Symptomen führen.
Gallensteine
Gallensteine sind harte Ablagerungen, die sich in der Gallenblase oder den Gallengängen bilden und den Fluss der Gallenflüssigkeit blockieren können. Dies kann zu Bauchschmerzen, Gelbsucht und Verdauungsproblemen führen.
Pankreatitis
Pankreatitis ist eine Entzündung der Bauchspeicheldrüse, die durch Alkoholmissbrauch, Gallensteine oder andere Faktoren verursacht werden kann. Die Symptome umfassen starke Bauchschmerzen, Übelkeit und Erbrechen.
Darmkrebs
Darmkrebs tritt auf, wenn sich abnormale Zellen im Dickdarm oder Mastdarm bilden. Früherkennung und regelmäßige Koloskopien spielen eine wichtige Rolle bei der Vorbeugung und Behandlung von Darmkrebs.
Abdomensonographie
In der Sonographie werden von einer speziellen Sonde Schallwellen im Ultraschallbereich in den Körper des Patienten entsendet und die zurückgeworfenen Echos wieder empfangen. Hieraus kann das Gerät ein zweidimensionales Bild erstellen. Dieses Bild reflektiert die Schalleigenschaften der verschiedenen Organe wider. Es ist somit möglich, ohne Belastung durch Röntgenstrahlen in den Körper "hineinzuschauen".
Anwendung findet dieses Verfahren insbesondere bei den Bauchorganen und dem Herzen.
Bei den Bauchorganen können die Leber, die Gallenblase, die Nieren, die Milz, die Blutgefäße und der Unterbauch beurteilt werden.
Punktion von Bauchwasser (Aszites)
Die Aszitespunktion ist ein medizinisches Verfahren, bei dem Flüssigkeit aus der Bauchhöhle (Aszites) durch eine Nadel entnommen wird. Diese Flüssigkeitsansammlung kann bei verschiedenen Erkrankungen auftreten, wie zum Beispiel Leberzirrhose, Herzinsuffizienz, Krebs oder Nierenerkrankungen.
Kontrastmittelsonographie
Die Kontrastmittelsonografie (auch CEUS - Kontrastverstärkte Ultraschalluntersuchung) ist ein diagnostisches Verfahren, bei dem ein Ultraschallgerät verwendet wird, um Bilder der inneren Organe zu erzeugen, während ein Kontrastmittel in die Blutbahn des Patienten injiziert wird. Das Kontrastmittel besteht aus kleinen gasgefüllten Mikrobläschen, die durch Ultraschallwellen sichtbar gemacht werden können.
Im Vergleich zur herkömmlichen Ultraschalluntersuchung bietet die Kontrastmittelsonografie den Vorteil, dass sie eine bessere Darstellung der Durchblutung und des Blutflusses in den Organen ermöglicht. Die Mikrobläschen des Kontrastmittels reflektieren den Ultraschall und erzeugen ein starkes Signal, das deutlich von umgebendem Gewebe abgegrenzt werden kann. Dadurch können Gefäße, Tumore und andere pathologische Veränderungen im Gewebe besser erkannt und differenziert werden.
Scherwellenelastographie der Leber zur Beurteilung der Lebersteifigkeit
Die Leberelastografie ist eine nicht-invasive Methode zur Beurteilung der Elastizität oder Steifheit der Leber. Sie wird verwendet, um Lebererkrankungen wie Leberfibrose und Leberzirrhose zu diagnostizieren und ihren Schweregrad zu beurteilen.
Endoskopie
Die Endoskopie ist ein Verfahren, das es dem Arzt ermöglicht, in vorgeformte Körperhöhlen zu schauen. Hierfür verfügen wir über Geräte, die sehr dünn und sehr flexibel sind und sich sehr leicht steuern lassen. Das „verlängerte Auge“ des Arztes ist hierbei heutzutage eine winzige Kamera an der Spitze des Endoskops. Wir führen in unserer Abteilung Magenspiegelungen (Gastroskopie), Darmspiegelungen (Koloskopie) durch.
Die meisten Endoskopien können heutzutage ambulant durchgeführt werden.
Üblicherweise wird dem Patienten hierbei ein Schlafmedikament und ggf. auch ein Schmerzmedikament angeboten, so dass die meisten Patienten von der Untersuchung nichts mitbekommen. Der Vorteil der Endoskopie ist, dass man nicht nur in die Höhlen hineinschauen kann, sondern auch an jeder Stelle des einsehbaren Bereiches Proben entnehmen kann und ggf. Polypen entfernen und sogar Blutungen stillen kann. Somit ist dies nicht nur ein diagnostisches, sondern auch ein sehr effektives therapeutisches Verfahren.
Ösophago-Gastro-Duodenoskopie
Die Ösophago-Gastro-Duodenoskopie (ÖGD) ist ein diagnostisches Verfahren, bei dem ein flexibles Endoskop verwendet wird, um den oberen Teil des Verdauungstrakts zu untersuchen. Dabei handelt es sich um den Ösophagus (Speiseröhre), den Magen und den Zwölffingerdarm (Duodenum).
Während der ÖGD wird das Endoskop durch den Mund in den Verdauungstrakt eingeführt. Das Endoskop ist mit einer Kamera ausgestattet, die Bilder des Verdauungstrakts auf einen Monitor überträgt. Der Arzt kann dadurch den Zustand der Schleimhaut, das Vorhandensein von Geschwüren, Entzündungen, Blutungen oder Tumoren beurteilen.
Während der Untersuchung können auch Gewebeproben (Biopsien) entnommen werden, um sie im Labor auf bestimmte Erkrankungen zu untersuchen. Bei Bedarf können während der ÖGD auch therapeutische Maßnahmen durchgeführt werden, wie beispielsweise die Entfernung von Polypen, die Behandlung von Blutungen oder die Dilatation von Engstellen.
Die ÖGD ist ein wichtiges diagnostisches Werkzeug zur Untersuchung von Erkrankungen des oberen Verdauungstrakts wie Sodbrennen, Magengeschwüre, Ösophagitis, Barrett-Ösophagus, Magenkrebs oder Helicobacter pylori-Infektion.
Ösophagusvarizenligatur
Ösophagusvarizen sind Aussackungen von Blutgefäßen im Bereich der Speiseröhre. Sie treten vor allem als Komplikation von Lebererkrankungen auf. Das Einreißen (Ruptur) einer Ösophagusvarize kann zu fatalen Blutungen führen. Während einer Magenspiegelung können große Ösophagusvarizen mit Schlingen abgebunden und so das Risiko einer Blutung gesenkt werden.
Bougierung (Aufweitung) von Engstellen in der Speiseröhre
Engstellen in der Speisröhre können sich durch Schluckbeschwerden bemerkbar machen. Dies kann so weit führen, dass keine vernünftige Nahrungsaufnahme mehr möglich ist. Bei der Bougierung wird ein Ballon über die Engstelle geführt und aufgepumpt. Somit kann die Engstelle aufgedehnt werden.
PEG-Anlage, ggf. auch mit jejunalem Schenkel (Ernährungssonden) in Fadendurchzugtechnik sowie Direktpunktionstechnik
Eine PEG (perkutane endoskopische Gastrostomie) ist ein medizinisches Verfahren zur Schaffung einer direkten Verbindung zwischen der äußeren Bauchwand und dem Magen. Es wird eingesetzt, um Patienten, die aufgrund von Schluckbeschwerden, neurologischen Erkrankungen oder anderen medizinischen Bedingungen nicht in der Lage sind, ausreichend Nahrung oral aufzunehmen, mit einer sicheren und langfristigen Methode zur Ernährung zu versorgen.
Bei einer PEG wird unter örtlicher Betäubung und Sedierung ein Endoskop in den Magen eingeführt. Durch die Bauchdecke wird eine kleine Öffnung geschaffen, durch die eine dünne, flexible Sonde in den Magen eingeführt wird. Diese Sonde wird dann mit einer Halteplatte oder einem Ballon an der inneren Magenwand fixiert. Nach dem Eingriff kann über die Sonde flüssige Nahrung, Nahrungsergänzungsmittel oder Medikamente direkt in den Magen eingeleitet werden.
Ileokoloskopie
Die Ileokoloskopie, auch bekannt als Darmspiegelung oder Koloskopie, ist ein diagnostisches Verfahren, bei dem ein flexibles Endoskop verwendet wird, um den Dickdarm und den unteren Teil des Dünndarms
Vor der Untersuchung wird der Patient dazu angehalten, den Darm gründlich zu reinigen, indem er eine spezielle Lösung trinkt oder Abführmittel einnimmt. Dies ist wichtig, um sicherzustellen, dass der Darm frei von Stuhl ist und eine optimale Sicht auf die Darmwand ermöglicht wird.
Während der Ileokoloskopie wird das Endoskop durch den Anus in den Dickdarm eingeführt und dann langsam weitergeschoben, um den gesamten Dickdarm zu untersuchen. Das Endoskop ist mit einer Kamera ausgestattet, die Bilder des Darminneren auf einen Monitor überträgt. Der Arzt kann dadurch den Zustand der Schleimhaut beurteilen, Veränderungen wie Entzündungen, Geschwüre, Polypen oder Tumore erkennen und Gewebeproben (Biopsien) entnehmen, um sie im Labor auf bestimmte Erkrankungen zu untersuchen.
Die Ileokoloskopie wird häufig zur Untersuchung und Überwachung von Erkrankungen des Darms eingesetzt, wie z.B. entzündlichen Darmerkrankungen (z.B. Morbus Crohn, Colitis ulcerosa), Darmkrebs oder zur Abklärung von Symptomen wie Bauchschmerzen, Durchfall, Blutungen oder Veränderungen im Stuhlgang.
Polypektomie / EMR
Polypen sind Veränderungen der Darmschleimhaut und können eine Vorstufe zum Darmkrebs darstellen. Früh erkannt sind sie aber häufig vollkommen harmlos, da sie in der Regel im Rahmen einer Ileokoloskopie entfernt werden können. Dies kann beispielsweise mit einer Schlinge erfolgen, welche um den Polypen gelegt und anschließend zugezogen wird. Gelegentlich ist auch eine Unterspritzung des Polyps zur vollständigen Abtragung notwendig. In der Regel wird der abgetragene Polyp anschließend unter dem Mikroskop untersucht. So kann festgestellt werden, ob weitere medizinische Maßnahmen notwendig sind, oder ob die Abtragung vollständig und erfolgreich war.
Diverse Blutstillungsverfahren, u.a. Argon-Plasma-Koagulation
Die Argon-Plasma-Koagulation (APC) ist ein medizinisches Verfahren, das zur Behandlung von Blutungen und zur Zerstörung von Gewebeoberflächen verwendet wird. Es basiert auf der Anwendung von Argon-Gas und elektrischer Energie, um thermische Energie zu erzeugen.
Während des APC-Verfahrens wird ein Endoskop (ein flexibles Röhreninstrument) verwendet, um den betroffenen Bereich des Körpers zu erreichen. Das Endoskop ist mit einer speziellen Sonde ausgestattet, die das Argon-Gas freisetzt und gleichzeitig elektrische Energie liefert. Das freigesetzte Argon-Gas wird durch die elektrische Energie ionisiert und erzeugt einen Lichtbogen, der die Gewebeoberfläche erhitzt und koaguliert (verödet).
Darstellung der Gallen- und Pankreasgänge (ERCP) einschließlich Steinentfernung
ERCP steht für endoskopisch retrograde Cholangiopankreatikografie. Es handelt sich um ein diagnostisches und therapeutisches Verfahren, das zur Untersuchung der Gallenwege, des Gallengangs und des Pankreasgangs verwendet wird.
Bei der ERCP wird ein flexibles Endoskop durch den Mund, die Speiseröhre und den Magen bis zum Duodenum (Zwölffingerdarm) vorgeschoben. Anschließend wird ein Kontrastmittel in die Gallen- und Pankreasgänge injiziert, um sie sichtbar zu machen. Durch Röntgenaufnahmen können wir die Strukturen und mögliche Verengungen oder Blockaden in den Gängen erkennen.
Die ERCP ermöglicht nicht nur die Diagnose von Erkrankungen wie Gallensteinen, Tumoren, Entzündungen oder angeborenen Anomalien der Gallenwege, sondern erlaubt auch therapeutische Maßnahmen. Während des Eingriffs können beispielsweise Gallensteine entfernt, Engstellen geweitet oder Stents zur Offenhaltung der Gänge eingesetzt werden. Gewebeproben (Biopsien) können ebenfalls entnommen werden, um eine genaue Diagnose zu stellen.
Pneumologie
Hier werden Patienten mit akuten und chronischen sowohl entzündlichen als auch allergisch bedingten Erkrankungen der Lunge, der Atemwege und des Brustraumes sowie mit Atemversagen und schlafbezogenen Atmungsstörungen behandelt.
Es besteht eine enge Zusammenarbeit mit der thoraxchirurgischen Abteilung sowie der Medizinischen Klinik III am RoMed Klinikum Rosenheim in den Bereichen Pneumologie, Allergologie, Schlaf- und Beatmungsmedizin und dem Tumorzentrum.
Asthma bronchiale
Asthma bronchiale ist eine chronische entzündliche Erkrankung der Atemwege, die zu wiederkehrenden Atembeschwerden führt. Bei Asthma sind die Atemwege empfindlich und reagieren übermäßig auf bestimmte Reize (wie z.B. Pollen, Hausstaubmilben oder auch Chemikalien und kalte Luft), was zu einer Verengung der Atemwege, einer erhöhten Schleimproduktion und Atemnot führt. Die Behandlung des Asthmas erfolgt meist mittels Sprays welche einer Entzündung und Verengung der Atemwege entgegenwirken und individuell an die Bedürfnisse der PatientInnen angepasst werden.
Chronisch entzündliche Lungenerkrankung (COPD)
Die häufigsten Auslöser für eine COPD sind langjähriges Zigarettenrauchen oder andere Chemikalische Noxen. Ähnlich wie beim Asthma bronchiale kommt es zu einer Entzündung mit Verengung der Atemwege was zu Atemnot und weiteren Schädigungen des Lungengewebes führen kann. Im Verlauf der Erkrankung kann es zu akuten Verschlechterungen des Zustands kommen, welche nicht selten im Krankenhaus behandelt werden müssen. Die wichtigste Therapie besteht in einem Verzicht auf Zigarettenrauch. Weiterhin kann der Verengung der Atemwege mit inhalativen Sprays entgegengewirkt werden.
Lungengerüstveränderungen (z.B. Lungenfibrose)
Im Rahmen von Autoimmunerkrankungen, oder als Folge von langjährigen Noxen kann das Lungengewebe geschädigt werden. Dies kann z.B. in einer Lungenfibrose enden. Im Rahmen dieser ist die Dehnbarkeit der Lunge gestört und die Lungenkapazität nimmt ab. Typische Symptome sind Kurzatmigkeit, trockener Reizhusten und eine verminderte Leistungsfähigkeit. Die Therapie richtet sich nach der zu Grunde liegenden Ursache und Erkrankung und muss an jede(n) PatientIn individuell angepasst werden.
Diagnose Bronchial- und Pleuratumoren
Tumore in der Lunge und dem Lungenfell können auftreten wenn Personen über einen langen Zeitraum Noxen (z.B. Zigarettenrauch oder Asbest) ausgesetzt sind, können aber auch gutartig sein und keinen besonderen Krankheitswert haben. Um die entsprechende adäquate Therapie einleiten zu können ist eine genaue Diagnostik unabdingbar. Dazu zählen die Röntgen-Aufnahme der Lunge, eine Untersuchung mittels Computertomographie, aber auch eine Lungenspiegelung (Bronchoskopie)
Schnarchen
Schnarchen ist die am häufigsten auftretende Schlafstörung. In Deutschland schnarchen mit zunehmendem Alter ca. 50-60 % der Männer und 30-40 % der Frauen. Das Schnarchen kommt in unterschiedlichen Ausprägungen und Schweregraden vor. Es entsteht im Bereich der oberen Luftwege. Neben der Erschlaffung der Muskulatur des Rachens liegt häufig eine zusätzliche Einengung dieser Wege durch vergrößerte oder pathologisch veränderte Gewebestrukturen vor, wie z. B. große Gaumenmandeln oder eine verbogene Nasenscheidewand welche die Nasenatmung behindert.
Gelegentliches Schnarchen, ohne Störung der Atmung und ohne Beeinträchtigung des nächtlichen Schlafes gilt als harmloses Schnarchen, es kann jedoch aber auch Anzeichen für stärkere Schlafstörungen wie das Schlafapnoesyndrom sein.
Schlafapnoesyndrom
Das Schlafapnoesyndrom ist eine sehr häufige Erkrankung, die durch Schnarchen mit nächtlichen Atempausen und Müdigkeit am Tag charakterisiert wird. Während des Schlafs erschlafft die Muskulatur und die Atemwege werden verschlossen - es kommt zu Atemstillständen von unterschiedlicher Dauer und Häufigkeit. Als Folge dessen treten während des Schlafes häufig Aufwachphasen, begleitet mit Herzrasen, Beklemmungsgefühl und Erstickungsangst auf. Das resultiert in Tagesmüdigkeit und kann weitere Erkrankungen (z.B. Vorhofflimmern oder Bluthochdruck) begünstigen oder verschlimmern.
Im Rahmen der Inneren Medizin wird stationären Patienten ein Schlafapnoescreening angeboten, mit dessen Hilfe man feststellen kann, ob man an einer therapiebedürftigen Schlafkrankheit leidet.
Die Therapie bei leichten Formen des obstruktiven Schlafapnoesyndroms besteht in der Reduktion des Körpergewichts, in Maßnahmen zur Veränderung der Schlafposition oder in Form von Medikamenten. Bei schweren Formen erfolgt die Vorstellung in einem Zentrum für Schlafmedizin, wo weitere Therapieschritte bis hin zur nCPAP-Therapie (nächtliche apparative Atemunterstützung) erfolgen.
Spirometrie sowie Bodyplethysmographie mit Hyperreagibilitätstestung (Metacholintest)
Die Spirometrie mit Bodyplethysmografie ist ein Diagnoseverfahren zur Beurteilung der Lungenfunktion. Dazu müssen die PatientInnen bestimmte Atemmanöver durchführen. Durch Messungen der Atemparameter kann festgestellt werden ob und was für eine Funktionsstörung der Lunge vorliegt. Mit Hilfe der Hyperreagibilitätstestung kann diagnostiziert werden, ob eine Überreagibilität der Bronchien als Komponente einer möglichen Lungenfunktionsstörung vorliegt und eine antientzündliche Therapie erfolgsversprechend ist.
Blutgasanalyse
Die Blutgasanalyse ist ein wichtiges Instrument in der Basisdiagnostik von Lungenerkrankungen. Es kann die Verteilung der Blutgase (Sauerstoff und Kohlendioxid), sowie viele weitere Parameter (z.B. Säure-Basen-Status, Elektrolythaushalt) gemessen werden. Dies ermöglicht Rückschlüsse auf die Ursache und mögliche Therapieoptionen einer Lungenerkrankung.
Pleura- und Lungensonographie
Nicht immer müssen zur Bildgebung der Lunge Röntgenstrahlung eingesetzt werden. Heutzutage können viele Lungenerkrankungen schnell und ohne schädliche Strahlung mittels Ultraschall diagnostiziert werden. Außerdem ermöglicht die Sonographie die sicherere Durchführung von therapeutischen und diagnostischen Maßnahmen, wie der Pleurapunktion (zur Drainage von Lungenwasser).
Indikationsstellung, Einleitung und Therapieüberprüfung einer Sauerstofflangzeittherapie LTOT
Eine Langzeitsauerstofftherapie kann in späten Stadien von Lungenerkrankungen das Überleben und die Lebensqualität verbessern. Zur Einleitung einer Langzeitsauerstofftherapie muss die Indikation und Wirksamkeit der Therapie jedoch genau überprüft werden. Dies geschieht in der Regel durch Blutgasanalysen ohne und mit Gabe von Sauerstoff.
Polygraphie (Schlafapnoescreening), damit Indikationsstellung zur Untersuchung im Schlaflabor (u. a. Polysomnographie)
Die Polygraphie ist die erste Maßnahme zur Diagnostik von nächtlichen Atemstörungen wie dem Schlafapnoesyndrom. Mit Hilfe eine kleinen Geräts, welches vor dem Schlafengehen an den Patienten / die Patientin angeschlossen wird können nächtliche Atempausen, die Sauerstoffsättigung, die Lageposition oder auch Schnarchgeräusche aufgezeichnet werden. Daraus können Rückschlüsse gezogen werden, ob eine weitere Untersuchung im Schlaflabor notwendig ist.
6 Minuten Gehtest (6 MWT)
Auch in der heutigen hochmodernen Medizin sind nicht immer komplexe Geräte für die Diagnostik notwendig. Besonders bei Lungenerkrankungen kann die Schwere der Krankheitslast und die Möglichkeit den Alltag zu bewältigen, aber auch das Ansprechen auf eine Therapie sehr einfach mit Hilfe des 6-Minuten-Gehtests untersucht werden. Der Ablauf ist denkbar einfach PatientInnen werden gebeten auf ebener Strecke in 6 Minuten so weit zu gehen, wie sie können. Anhand der zurückgelegten Strecke kann so die Krankheitslast festgestellt werden.
Flexible Bronchoskopie mit Schleimhautbiospie, Bürstenzytologie oder bronchoalveolärer Lavage
Zur Diagnostik von komplexeren Lungenerkrankungen oder von Lungentumoren kann die Gewinnung von Proben aus der Lunge notwendig sein. Dazu erfolgt eine Lungenspiegelung (Bronchoskopie). Diese wird in der Regel in Vollnarkose durchgeführt. Ein flexibles Endoskop, an dessen Spitze eine Kamera angebracht ist wird über den Mund bis in die Bronchien geführt. So kann die Lunge von innen begutachtet werden und es können Proben der Schleimhaut (Biopsie oder Bürstenzytologie) oder von Sekreten (bronchoalveoläre Lavage) gewonnen werden.
Transbronchiale Biopsien unter Durchleuchtung
Die transbronchiale Biopsieentnahme erfolgt im Rahmen einer flexiblen Bronchoskopie (Lungenspiegelung). Dazu wird über den Arbeitskanal des Endoskops eine Zange unter Röntgenkontrolle in dem Bereich platziert aus dem Proben entnommen werden sollen. Die entnommenen Proben werden anschließend unter dem Mikroskop untersucht. Eine transbronchiale Biopsieentnahme ist in der Regel zur weiteren Diagnostik bei Tumoren im Bereich der Lunge oder zur Diagnosesicherung einer Sarkoidose notwendig.
Endoskopische Schluckuntersuchung mit logopädischer Begleitung
Schluckstörungen können im Rahmen von neurologischen Erkrankungen (z.B. Schlaganfall oder amyotropher Lateralsklerose) oder auch als Komplikation einer Demenz auftreten. Häufig kommt es dabei dazu, dass Speisen oder Getränke nicht richtig geschluckt werden und im schlimmsten Fall in die Luftröhre und Lunge gelangen und so Lungenentzündungen auslösen können. Zur genaueren Diagnostik kann eine endoskopische Schluckuntersuchung durchgeführt werden. Dabei wird ein dünnes flexibles Endoskop an dessen Spitze eine Kamera sitzt über die Nase eingeführt. So kann der Schluckackt und alle daran beteiligten Organe und deren Funktion beurteilt werden.







